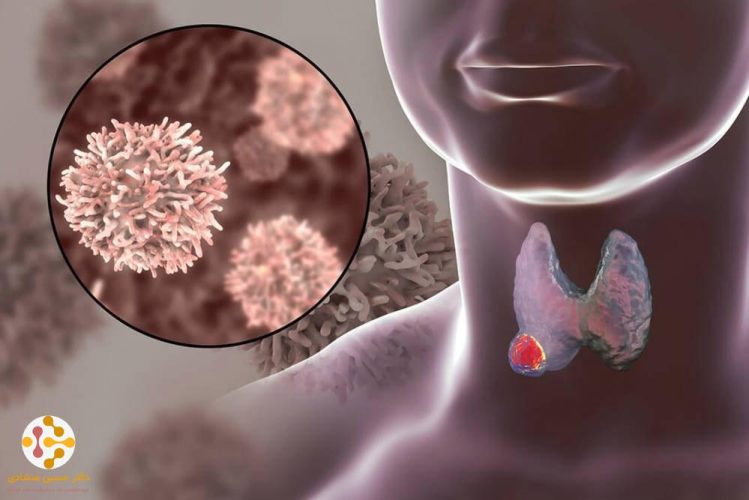
سرطان تیروئید از دسته سرطانهایی است که شیوع کمی دارد و خوشبختانه اغلب مبتلایان به آن نیز کاملا بهبود مییابند. اولین گام بعد از تشخیص سرطان تیروئید، جراحی تیروئیدکتومی (یا برداشتن تیروئید) است و سپس در صورت لزوم، بیمار تحت چند جلسه پرتودرمانی یا درمان با ید رادیواکتیو قرار خواهد گرفت. مهمترین نکته در درمان سرطان تیروئید تشخیص و اقدام به درمان سریع آن است، پس اگر سابقه خانوادگی مشکلات تیروئیدی یا سرطان تیروئید دارید، در معرض تشعشعات قرار دارید یا کمبود ید دارید، فراموش نکنید که حتما برای بررسی و چکاپهای دورهای به متخصص مراجعه نمایید.
سرطان تیروئید چیست؟
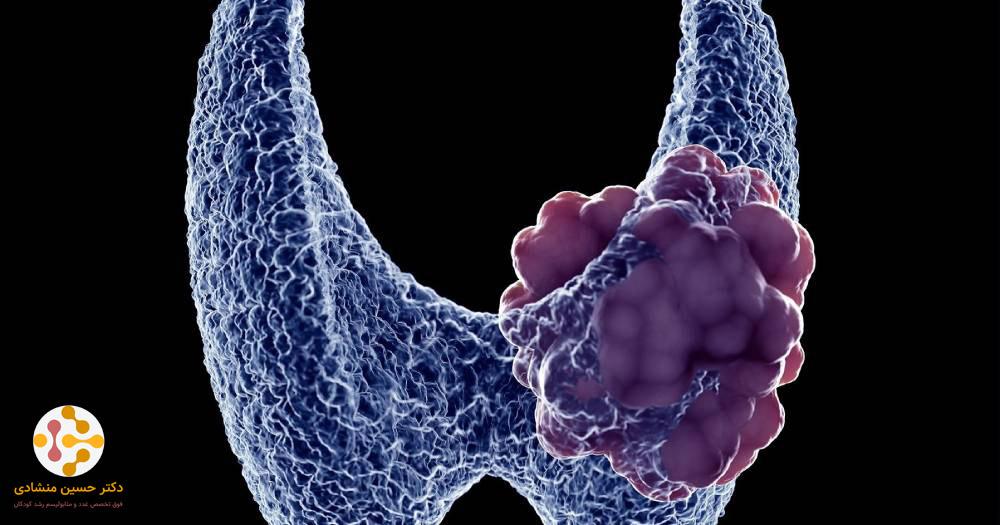
تیروئید یکی از غدد بدن است که شکلی مانند پروانه دارد و در قسمت پایین گردن قرار دارد. این غده دو لوب دارد که به آنها لوب چپ و لوب راست گفته میشود؛ این دولوب، بوسیله یک نوار بافتی به نام ایستموس به یکدیگر متصل شدهاند. غده تیروئید هورمونهایی را تولید میکند که متابولیسم و فرآیند تنظیم دمای بدن را کنترل میکنند. اگر سلولهای غده تیروئید به طور غیرطبیعی رشد کرده و تکثیر پیدا کنند، باعث ایجاد سرطان تیروئید میشوند.
طبق آمار سال ۲۰۲۰، میزان ابتلا به سرطان تیروئید از هر ۱۰۰۰۰۰ نفر، ۱۰/۱ زن و ۳/۱ مرد بوده و میزان بقا بعد از ابتلا به این بیماری در زنان ۹۹/۵ درصد و در مردان ۹۹/۷ درصد بوده است.
درصد بقای بیماران پس از ابتلا به سرطان تیروئید بالا است و آمار درمان بیماران در کشورهای توسعه یافتهای که افراد رژیم غذایی مناسبی دارند و قادر به دریافت ید کافی هستند، این مقدار حتی ممکن است بالاتر باشد. (منبع)
انواع سرطان تیروئید
سرطان تیروئید انواع مختلفی دارد و نوع آن، بستگی به نوع سلول سرطانی دارد که در آن تشکیل میشود. دو نوع سلول اصلی در غده تیروئید وجود دارد که وظیفه تولید هورمونهای متفاوتی را به عهده دارند. این سلولها عبارتند از:
- سلولهای C، این سلولها هورمونی را تولید میکنند که نحوه استفاده از کلسیم (کلسی تونین) را برای بدن امکانپذیر مینماید.
- سلولهای فولیکولی، این سلولها هورمونهای تیروئیدی را میسازند که نحوه تولید و استفاده بدن از انرژی (متابولیسم) را کنترل میکنند.
ممکن است در این دو نوع سلول، سرطانهای تیروئیدی متفاوتی ایجاد شود و این تفاوتها مهم هستند زیرا میزان جدی بودن سرطان و روش درمانی مورد نیاز به آن بستگی دارد. انواع زیادی از رشد غیر طبیعی سلولها و تومورها در غده تیروئید ایجاد میشوند. خوشبختانه بیشتر این موارد خوشخیم (غیر سرطانی) هستند؛ اما بعضی از این تومورها بدخیم (سرطانی) میباشند، به این معنی که ممکن است به بافتهای مجاور و قسمتهای دیگر بدن گسترش پیدا کنند.
رشد بیرویه ندولهای تیروئیدی که موجب سرطان تیروئید میشوند در ۵ حالت تبدیل به تومورهای بدخیم خواهند شد اما با این وجود، همچنان احتمال درمان برای مبتلایان به تیروئید نسبتا بالاست.
حدود ۹۵ درصد از کل موارد سرطان تیروئید، سرطانهای فولیکولی و پاپیلاری تیروئید هستند که شایعترین سرطانهای متمایز در غده تیروئید میباشند. این سرطانها معمولا قابل درمان هستند، به خصوص اگر بیمار کمتر از ۵۰ سال داشته باشد و سرطان در مراحل اولیه تشخیص داده شود.
سرطان پاپیلاری تیروئید
سرطان پاپیلاری تیروئید از تکثیر غیرطبیعی سلولهای فولیکولی تیروئید ایجاد میشود و پیشرفت آن معمولا کند است. سرطان پاپیلاری، شایعترین نوع سرطان تیروئید است و اغلب در یکی از لوبهای تیروئید ایجاد میشود. این سرطان، یکی از سرطانهای متمایز غده تیروئید است، به این معنی که سلولهای تومور در زیر میکروسکوپ شبیه بافت طبیعی تیروئید به نظر میرسند. سرطان پاپیلاری تیروئید ممکن است به غدد لنفاوی گسترش پیدا کند.
سرطان فولیکولی تیروئید
سرطان فولیکولی تیروئید، از رشد غیر طبیعی سلولهای فولیکولی تیروئید ایجاد میشود و معمولاً به کندی پیشرفت میکند. سرطان فولیکولی تیروئید هم یکی از سرطانهای متمایز تیروئید است، اما میزان شیوع آن، بسیار کمتر از سرطان پاپیلاری تیروئید است. سرطان فولیکولی تیروئید، به ندرت ممکن است به غدد لنفاوی گسترش پیدا کند.
سرطان سلول هرتل
سرطان سلول هرتل که به آن کارسینوم سلولی هرتل نیز گفته میشود، از نوع خاصی از سلولهای فولیکولی تیروئید ایجاد میشود. سرطان سلولی هرتل، خیلی بیشتر از انواع دیگر سرطانهای فولیکولی تیروئید ممکن است به غدد لنفاوی گسترش پیدا کند.
سرطان مدولاری تیروئید MTC
سرطان مدولاری تیروئید، در سلولهای C تیروئید ایجاد میشود و در بعضی موارد در اثر یک سندرم ژنتیکی به نام نئوپلازی غدد درون ریز متعدد نوع ۲ (MEN2) ایجاد میشود. سلولهای این تومور، شبیه به سلولهای طبیعی تیروئید نیستند و اگر سرطان مدولاری تیروئید، قبل از این که به بافتهای دیگر بدن انتشار پیدا کند تشخیص داده و درمان شود، معمولا قابل کنترل است. بیشتر انواع سرطان مدولاری تیروئید، ارثی است، به این معنی که این بیماری ممکن است در اعضای دیگر خانواده بیمار نیز ایجاد شود.
سرطان آناپلاستیک تیروئید
سرطان آناپلاستیک تیروئید، یکی از انواع نادر سرطان تیروئید است. این نوع سرطان تیروئید بسیار سریع رشد میکند و شباهت کمی با سلولهای طبیعی تیروئید دارد. ممکن است سرطان تیروئید متمایز یا تومورهای خوش خیم تیروئید، به سرطان آناپلاستیک تیروئید تبدیل شود. سرطان آناپلاستیک تیروئید را می توان به دستهبندی سلولهای غول پیکر تقسیم کرد. به دلیل این که سلولهای این نوع سرطان تیروئید خیلی سریع رشد میکنند، درمان کامل آن دشوارتر از بقیه انواع سرطانهای تیروئید است.
سطوح سرطان تیروئید
سیستم مرحلهبندی که برای تعیین سطح سرطان تیروئید مورد استفاده قرار میگیرد، سیستم AJCC (کمیته مشترک سرطان آمریکا) است که بر اساس ۳ نوع اطلاعات کلیدی TNM طبقهبندی شده است:
- بزرگی (اندازه) تومور (T): اندازه تومور سرطانی چقدر است؟ آیا به بافتهای مجاور سرایت کرده است؟
- گسترش به غدد لنفاوی اطراف (N): آیا سرطان به غدد لنفاوی مجاور سرایت کرده است؟
- گسترش (متاستاز) سرطان به اندامهای دورتر (M): آیا سرطان به اندامهای دورتر مانند ریه یا کبد سرایت کرده است؟
| استیجها | T (اندازه تومور تیروئید) | N (درگیری گرههای لنفاوی) | M (متاستاز یا عدم متاستاز) | توصیف استیج |
|---|---|---|---|---|
| مرحله ۰ | T0 (میکروکارسینوم پاپیلاری) | N0 (بدون درگیری غدد لنفاوی) | M0 (بدون متاستاز به مناطق دور) | خیلی زود، سرطان موضعی محدود به غده تیروئید. |
| مرحله ۱ | T1 (تومور کوچک) | N0 (بدون درگیری غدد لنفاوی) | M0 (بدون متاستاز به مناطق دور) | تومور کوچک موضعی محدود به غده تیروئید. |
| مرحله ۲ | T2 (تومور بزرگتر) | N0 (بدون درگیری غدد لنفاوی) | M0 (بدون متاستاز به مناطق دور) | تومور بزرگتر محدود به غده تیروئید. |
| مرحله ۳ | T3 (تومور حتی بزرگتر) | N0 (بدون درگیری غدد لنفاوی) | M0 (بدون متاستاز به مناطق دور) | تومور بزرگتر با گسترش احتمالی به مناطق اطراف تیروئید. |
| T1، T2، یا T3 (سایزهای مختلف) | N1a (درگیری غدد لنفاوی منطقهای) | M0 (بدون متاستاز به مناطق دور) | تومور با اندازههای مختلف با درگیری غدد لنفاوی منطقهای. | |
| مرحله ۴ | T4 (تهاجم تومور به ساختارهای مجاور تیروئید) | N0 (بدون درگیری غدد لنفاوی) | M0 (بدون متاستاز به مناطق دور) | تومور به ساختارهای مجاور حمله میکند، اما غدد لنفاوی درگیر نشده است. |
| T1، T2، T3، یا T4 (سایزهای مختلف) | N1a (درگیری غدد لنفاوی منطقهای) | M0 (بدون متاستاز به مناطق دور) | تومور با اندازههای مختلف با درگیری غدد لنفاوی منطقهای. | |
| T هر توموری | N هر نوع (درگیری غدد لنفاوی منطقهای) | M1 (متاستاز به مناطق دور) | مرحله پیشرفته با درگیری غدد لنفاوی منطقهای و متاستاز دور. |
* گروههای اضافی زیر در جدول بالا درج نشدهاند:
- TX: تومور اصلی به دلیل کمبود اطلاعات قابل ارزیابی نیست.
- T0: شواهدی از تومور اولیه وجود ندارد. گروههای N در جدول بالا توضیح داده شدهاند.
- NX: غدد لنفاوی منطقهای به دلیل کمبود اطلاعات قابل ارزیابی نیستند.
علائم سرطان تیروئید
سرطان تیروئید معمولاً علامت مشخصی ندارد و به تدریج ایجاد میشود. با این وجود، بعضی از افراد مبتلا به سرطان تیروئید، برخی از علائم زیر را تجربه میکنند:
- وجود یک توده بدون درد در گردن (این توده ممکن است به تدریج رشد کند)
- مشکل در بلعیدن
- مشکل در تنفس
- تغییر کردن صدا، مثلا گرفتگی صدا
- گوش درد
- خستگی
- سرفههای مداوم و بدون دلیل
- احساس پر بودن و فشار در ناحیه گردن
- تورم غدد لنفاوی در گردن (غدد لنفاوی ممکن است به آرامی در طول ماهها و یا سالها بزرگ شوند).
به خاطر داشته باشید که برخی علائم سرطان تیروئید با مشکلات تیروئیدی دیگر نظیر کمکاری مشترک است، بنابراین هر علامتی را نمیتوان نشان دهنده سرطان دانست. برای بررسی دقیق و اطلاع از شرایط خود حتما به پزشک مراجعه نمایید.
علت و عوامل موثر بر ابتلا به سرطان تیروئید
علت ایجاد سرطان تیروئید ناشناخته است، اما عواملی وجود دارند که خطر ابتلا به آن را افزایش میدهند. لازم به ذکر است که داشتن یکی از عوامل خطر، لزوماً به معنای ابتلا به سرطان تیروئید نیست.
سابقه خانوادگی
اگر یکی از اعضای نزدیک خانواده مانند پدر، مادر، برادر، خواهر و فرزندان، به سرطان تیروئید مبتلا باشد، خطر ابتلا به این سرطان در سایر افراد خانواده بیشتر میشود. البته باز هم این یک خطر بسیار اندک است زیرا سرطان تیروئید، یک سرطان نادر است.
جنس و سن
به دلایل نامشخص، بروز انواع سرطانهای تیروئید (مانند سایربیماریهای تیروئید) در زنان، ۳ برابر بیشتر از مردان است. سرطان تیروئید ممکن است در هر سنی رخ دهد، اما خطر ابتلا به آن در زنان (در سنین ۴۰ یا ۵۰ سالگی) زودتر از مردان (در سنین ۶۰ یا ۷۰ سالگی) به اوج خود میرسد.
ژنتیک
ابتلا به بعضی از انواع سرطانهای تیروئید با ژنتیک در ارتباط هستند. بعضی از حقایق کلیدی در مورد سرطان تیروئید، ژنها و سابقه خانوادگی در زیر ذکر شده است.
- یک انکوژن RET غیر طبیعی، که از والدین به فرزند منتقل میشود، ممکن است باعث ایجاد سرطان مدولاری تیروئید شود. همه افرادی که دارای انکوژن RET تغییر یافته هستند به سرطان مبتلا نمیشوند. با انجام آزمایش خون و آزمایشات ژنتیکی میتوان وجود این ژن را تشخیص داد. اگر انکوژن RET تغییر یافته در بدن شخصی شناسایی شد، پزشک ممکن است قبل از بروز سرطان تیروئید، جراحی را برای برداشتن غده تیروئید توصیه کند. به افراد مبتلا به سرطان مدولاری تیروئید توصیه میشود که آزمایش ژنتیکی انجام دهند تا مشخص شود آیا جهشی در انکوژن RET وجود دارد یا خیر. اگر وجود داشته باشد، آزمایش ژنتیکی برای والدین، خواهر و برادر و فرزندان نیز توصیه میشود.
- وجود سابقه خانوادگی در ابتلا به سرطان مدولاری تیروئید، خطر ابتلای فرد به این بیماری را افزایش میدهد.
- افراد مبتلا به سندرم MEN2 نیز در معرض خطر ابتلا به انواع دیگر سرطانها میباشند.
- سابقه خانوادگی پولیپهای پیش سرطانی در روده بزرگ که سرطان روده بزرگ نیز نامیده میشود، خطر ابتلا به سرطان تیروئید پاپیلاری را افزایش میدهد.
قرار گرفتن در معرض تابش اشعه
غده تیروئید نسبت به تابش اشعه بسیار حساس است. افرادی که به طور مداوم تحت تابش پرتوهای زیادی قرار میگیرند ممکن است پس از چند سال بر روی تیروئید آنها ندول یا توده ایجاد شود. البته وجود یک توده یا گره بر روی تیروئید، همیشه به معنای سرطان تیروئید نیست؛ اما اگر تودهای بر روی گردن خود احساس کردید، حتما باید به پزشک مراجعه کنید. در افرادی که در دوران کودکی تحت درمان با رادیوتراپی قرار گرفتهاند، بروز سرطان تیروئید شایعتر است و ممکن است چند سال بعد از رادیوتراپی سرطان تیروئید بوجود بیاید.
ناکافی بودن ید در رژیم غذایی
در مناطقی از جهان که ید بسیار کمی در رژیم غذایی افراد وجود دارد، بروز سرطانهای فولیکولی تیروئید شایع تر است. از طرف دیگر، وجود بیش از حد مقادیر ید در رژیم غذایی نیز ممکن است خطر ابتلا به سرطان تیروئید پاپیلاری را افزایش دهد.
ابتلا به انواع دیگر سرطان
مطالعات نشان داده است که افرادی که در بزرگسالی دچار انواع مختلف سرطان شده و تحت درمان قرار گرفتهاند، خطر ابتلا به سرطان تیروئید در آنها افزایش مییابد. (منبع)
این سرطانها عبارتند از:
- سرطان مری
- سرطان پستان
مشخص نیست که ابتلا به سرطان تیروئید بعد از این نوع سرطانها، به دلیل نحوه درمان این سرطانها، عوامل خطر رایج و یا تغییرات ژنتیکی و ارثی است.
چاقی
مطالعات نشان داده است که افرادی که چاق هستند و یا اضافه وزن دارند، در مقایسه با افراد لاغر، بیشتر در معرض خطر ابتلا به سرطان تیروئید قرار دارند. احتمال میرود که با افزایش شاخص توده بدنی (BMI) این خطر افزایش یابد. (منبع)
آیا تمام غددهای تیروئید سرطانی هستند؟
خیر، در برخی موارد غدد بزرگ شدن و رشد غدد تیروئید خوشخیم هستند، البته این ندولهای خوشخیم نیز بایستی مورد بررسی و مراقبت قرار گیرند زیرا در موارد اندکی ممکن است تبدیل به تومورهای سرطانی شوند. البته در برخی موارد حتی بعد از ندولار شدن تیروئید فرد، تیروئیدکتومی انجام میشود که این مورد به نظر پزشک ، تعداد ندولها و اندازه آنها بستگی دارد.
گواتر
بزرگ شدن غیر طبیعی غده تیروئید، گواتر نامیده میشود. بعضی از انواع گواتر، منتشر هستند، یعنی که غده تیروئید بزرگ میشود؛ اما سایر گواترها ندولار هستند، به این معنی که غده بزرگ میشود و یک یا چند ندول (گره) در روی غده بوجود میآید. گاهی غده تیروئید ممکن است به دلایل مختلفی بزرگتر از اندازه طبیعی بشود و این عارضه در اکثر موارد سرطانی نیست. معمولا” گواتر منتشر و گرهدار، به دلیل عدم تعادل در بعضی هورمونهای بدن ایجاد میشوند. به طور مثال، دریافت نکردن مقادیر کافی ید، در رژیم غذایی ممکن است باعث ایجاد تغییراتی در سطح هورمونها شود و موجب بروز گواتر شود.
ندول تیروئید
به تودههای بوجود آمده در غده تیروئید، ندول تیروئید میگویند. از هر ۲۰ ندول تیروئید فقط ۲ یا ۳ عدد آنها سرطانی هستند و بیشتر ندولهای تیروئیدی خوشخیم هستند. گاهی این ندولها، هورمون تیروئید زیادی تولید مینمایند و باعث بروز پرکاری تیروئید میشوند؛ البته ندولهایی که بیش از حد هورمون تیروئید تولید میکنند خوش خیم هستند. افراد در هر سنی ممکن است دچار ندولهای تیروئید بشوند، اما بروز این ندولها در افراد مسن شایعتر است.
بیشتر ندولهای تیروئید، کیستهایی هستند که پر از مایع و یا هورمون جمع شده تیروئید به نام کلوئید هستند. در داخل ندولهای جامد تیروئیدی، مایع یا کلوئید کمی وجود دارد و احتمال سرطانی شدن آنها بیشتر است؛ با این وجود، بیشتر ندولهای جامد تیروئید، سرطانی نیستند. گاهی میتوان ندولهای خوش خیم تیروئید را بدون درمان رها کرد و تا زمانی که این گرهها رشد نکرده و یا علائمی ایجاد نکنند، میتوان فقط آنها را به دقت تحت نظر قرار داد؛ اما بعضی از انواع دیگر آنها، ممکن است به درمان نیاز داشته باشند.
بیماری هاشیموتو
بیماری هاشیموتو، یک بیماری خود ایمنی است که بر روی غده تیروئید تاثیر قرار میگذارد. در افراد مبتلا به بیماری هاشیموتو، سیستم ایمنی بدن بیمار، آنتیبادیهایی تولید میکند که به غده تیروئید حمله میکنند و به آن آسیب میرسانند، در نتیجه تیروئید نمیتواند هورمون کافی تولید کند. معمولا بیماری هاشیموتو باعث بروز کم کاری تیروئید میشود. اگر کم کاری تیروئید، شدید باشد، باعث کند شدن متابولیسم بدن شده و منجر به افزایش وزن، خستگی و بروز علائم دیگر میشود.
البته بیمار ممکن است که سالها هیچ یک از علائم بیماری هاشیموتو را نداشته باشد. اولین علامت ابتلا به هاشیموتو، معمولا بزرگ شدن تیروئید است که گواتر نامیده میشود. وجود گواتر باعث میشود که قسمت جلوی گردن بیمار، برجسته به نظر برسد. ممکن است این تورم را در گلو احساس کنید و یا قورت دادن برای شما مشکل شود؛ البته بیشتر بیماران هیچ علامتی ندارند و گواتر به ندرت باعث درد میشود.
آیا سرطان تیروئید قابل درمان است؟
بله، بیشتر انواع سرطان تیروئید، قابل درمان هستند و آگاهی زودهنگام در افراد مبتلا به سرطان تیروئید بسیار مفید است، به خصوص اگر به نواحی دیگر بدن سرایت نکرده باشند. اگر سرطان تیروئید قابل درمان نباشد، هدف از درمان، حذف یا از بین بردن غده سرطانی و جلوگیری از رشد و گسترش آن و یا جلوگیری از بازگشت مجدد آن میباشد. گاهی درمان، برای کاهش علائمی مانند درد یا مشکلات تنفسی و مشکل در بلع انجام میشود.
به خاطر داشته باشید که سرطان تیروئید از آن دسته سرطانهایی است که در صورت تشخیص به موقع و درمان توسط پزشک میتواند درمانی موفقیت آمیز و موثر داشته باشد. هرچه بیمار سریعتر درمان شود احتمال از بین رفتن کامل سرطان بیشتر خواهد بود.
تشخیص سرطان تیروئید
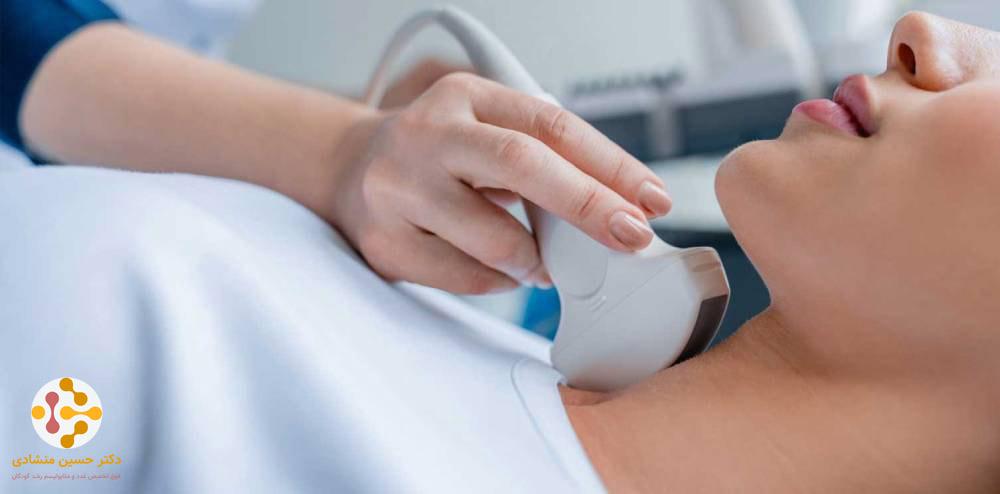
برای تشخیص سرطان تیروئید، آزمایشها و روشهای زیر مورد استفاده قرار میگیرند:
- معاینه فیزیکی و بررسی سوابق سلامت بیمار: معاینه بدن برای بررسی علائم کلی بیماری، از جمله بررسی نشانههای بیماری، مانند وجود ندولها (گرهها) و یا تورم گردن، گرفتگی صدا، و تورم غدد لنفاوی، و هر چیز دیگری که غیرعادی به نظر برسد. تاریخچه سلامتی بیمار و بررسی بیماریها و درمانهای انجام شده در گذشته نیز انجام میشود.
- لارنگوسکوپی: در این روش، پزشک حنجره بیمار را با یک آینه یا لارنگوسکوپ بررسی میکند. لارنگوسکوپ ابزاری نازک و لوله مانند است که یک چراغ و عدسی برای مشاهده دارد. ممکن است که تومور تیروئید بر روی تارهای صوتی فشار وارد کند. برای بررسی این که آیا تارهای صوتی به طور طبیعی حرکت میکنند یا نه، لارنگوسکوپی انجام میشود.
- آزمایش هورمونهای خون: در این آزمایش، یک نمونه از خون بیمار برای اندازهگیری مقدار هورمونهای خاصی که بوسیله اندامها و بافتهای بدن در خون ترشح میشود، گرفته و بررسی میشود. مقادیر غیر طبیعی (بیشتر یا کمتر از حد طبیعی) یکی از این هورمونها نشانه بیماری در اندام و یا بافت تولید کننده آن میباشد. در جهت بررسی تیروئید، خون بیمار برای اندازهگیری سطوح غیر طبیعی هورمون محرک تیروئید (TSH) بررسی میشود. TSH توسط غده هیپوفیز در مغز ساخته میشود و ترشح آن، تولید هورمون تیروئید را تحریک میکند و سرعت رشد سلولهای فولیکولی تیروئید را کنترل مینماید. همچنین خون بیمار از جهت سطوح بالای هورمون کلسی تونین و آنتی بادیهای ضد تیروئید نیز بررسی میشود.
- بررسی مواد شیمیایی خون: در این روش، نمونه خون بیمار برای اندازهگیری مواد خاصی مانند کلسیم که بوسیله اندامها و بافتهای بدن در خون آزاد میشود، مورد بررسی قرار میگیرد. مقادیر غیر طبیعی (بیشتر یا کمتر از حد طبیعی) یک ماده، نشانه بیماری است.
- سونوگرافی: در این روش، امواج صوتی پرانرژی (اولتراسوند) را به بافتها یا اندامهای داخلی گردن میفرستند، این امواج منعکس میشوند و پژواک ایجاد میکنند. این پژواکها تصویری از بافتهای بدن را بر روی مانیتور بوجود میآورند که سونوگرافی نامیده میشود. این تصاویر را میتوان چاپ و بررسی کرد. با استفاده از سونوگرافی میتوان اندازه ندولهای تیروئید، جامد بودن و یا کیستهای پر از مایع را مشاهده کرد. همچنین از سونوگرافی برای هدایت نمونهبرداری و تخلیه کیست با سوزن ظریف استفاده میشود.
- سی تی اسکن (CAT scan): سی تی اسکن، یک سری تصاویر دقیقی از زوایای مختلف نواحی داخل بدن، مانند گردن میگیرد. این عکسها توسط یک رایانه که به یک دستگاه اشعه ایکس وصل است ساخته میشوند. در این تست، ممکن است یک ماده رنگی به رگ بیمار تزریق شود و یا به بیمار خورانده شود تا اندامها یا بافتها واضحتر نشان داده شوند. به این روش توموگرافی کامپیوتری یا توموگرافی محوری کامپیوتری نیز گفته میشود.
روشهای درمان سرطان تیروئید
برای درمان افراد مبتلا به سرطان تیروئید، از ترکیبی از درمانهای جراحی، درمان جایگزینی هورمون تیروئید، درمان با ید رادیواکتیو، رادیوتراپی و یا شیمیدرمانی استفاده میشود. انتخاب نحوه درمان، به نوع و مرحله سرطان تیروئید بستگی دارد.
جراحی
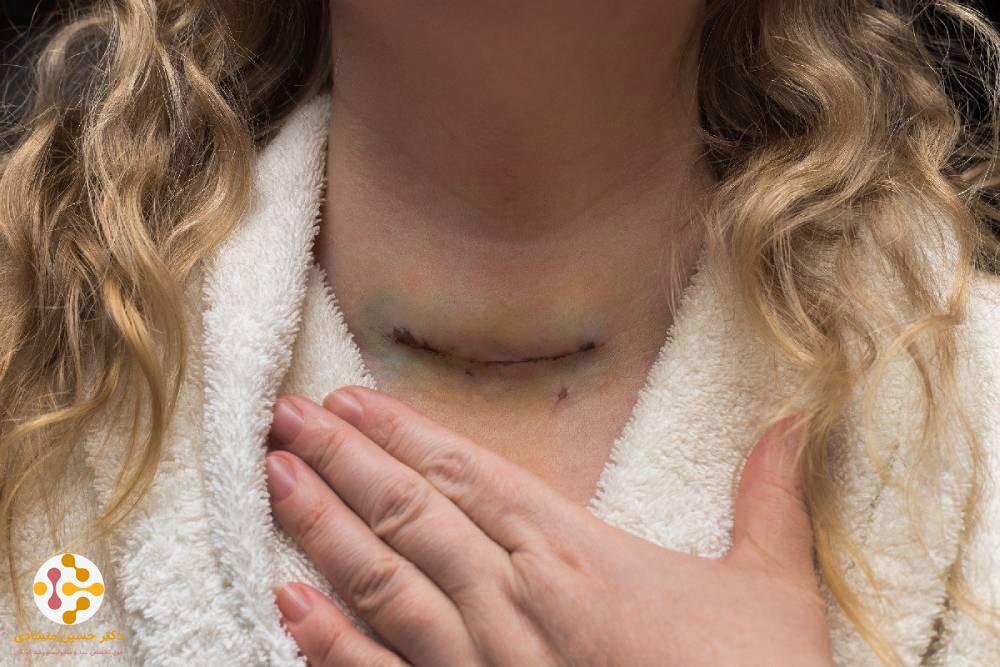
عمل جراحی تیروئید برای برداشتن تومور و بخشی از بافتهای سالم اطراف آن (حاشیه) انجام میشود. به این جراحی رزکسیون نیز گفته میشود که درمان اصلی برای بیشتر افراد مبتلا به سرطان تیروئید است. پزشکی که در درمان سرطان با استفاده از جراحی تخصص دارد، جراح انکولوژیست نامیده میشود.
بنا بر اندازه ندول تیروئید، روشهای جراحی متداول عبارتند از:
- لوبکتومی: در جراحی لوبکتومی، لوب غده تیروئید همراه با ندول سرطانی آن برداشته میشود.
- تیروئیدکتومی تقریباً توتال: به این جراحی، تیروئیدکتومی ساب توتال نیز گفته میشود، در این عمل جراحی بخش زیادی از غده تیروئید برداشته میشود و فقط مقدار کمی از بافت تیروئید را باقی میگذارند.
- تیروئیدکتومی کامل.در این جراحی کل غده تیروئید برداشته میشود.
تکنیکهای جراحی مختلفی برای تیروئیدکتومی وجود دارد که عبارتند از:
- تیروئیدکتومی استاندارد: در جراحی تیروئیدکتومی استاندارد، جراح یک برش کوچک در نزدیکی قاعده یا وسط گردن بیمار ایجاد میکند تا دسترسی مستقیم به غده تیروئید بیمار داشته باشد. در بعضی از مراکز درمان سرطان، تکنیکهای جراحی جدیدی برای کاهش یا جلوگیری از زخم شدن گردن ارائه میشود.
- تیروئیدکتومی بوسیله آندوسکوپی: در عمل جراحی تیروئیدکتومی بوسیله آندوسکوپی، جراح یک برش کوچک ایجاد میکند. این جراحی شبیه عمل تیروئیدکتومی استاندارد است با این تفاوت که از یک اسکوپ و مانیتور برای هدایت جراح مورد استفاده قرار میگیرد
درمان هورمونی

بیمارانی که تحت درمان جراحی قرار گرفتهاند معمولاً نیاز به درمان هورمونی تیروئید نیز دارند. داروهای هورمونی تیروئید، علاوه بر تامین هورمون مورد نیاز بدن، ممکن است رشد سلولهای سرطانی تمایز یافته باقیمانده را نیز کاهش دهد.
داروی لووتیروکسین، جایگزین هورمون تیروئید است. لووتیروکسین یک قرص است که باید روزانه، در زمان مشخص قبل از غذا مصرف شود، تا بدن بتواند یک منبع ثابت از هورمون دریافت نماید. داروی جایگزین هورمون تیروئید، باید توسط متخصص غدد تجویز شود
درمان با ید رادیواکتیو

غده تیروئید تقریباً تمام یدی که وارد بدن میشود را جذب مینماید. بنابر این، نوعی از پرتودرمانی به نام ید رادیواکتیو (که I-131، ید رادیواکتیو یا RAI نیز نامیده میشود) میتواند سلولهای تیروئیدی که با جراحی برداشته نشدهاند و آنهایی را که به خارج از تیروئید گسترش یافتهاند را، پیدا کرده و از بین ببرد.
درمان با ید رادیواکتیو یک روش درمانی برای افراد مبتلا به سرطان تیروئید پاپیلاری، فولیکولی و سلولی هرتل است. همچنین درمان با ید رادیواکتیو، برای افراد مبتلا به سرطان تیروئید متمایز که به غدد لنفاوی یا اندامهای دورتر بدن گسترش یافته است نیز استفاده میشود. قبل از درمان کامل، یک دوز آزمایشی کوچک از ید رادیواکتیو به بیمار داده شود تا اطمینان حاصل شود که این دارو سلولهای تومور I-131 را جذب میکنند. درمان با I-131 را نباید برای افراد مبتلا به سرطان مدولاری تیروئید (MTC) یا سرطان تیروئید آناپلاستیک انجام داد.
داروی I-131 به صورت مایع یا قرص مصرف میشود. افرادی که I-131 را برای از بین بردن سلولهای سرطانی مصرف میکنند، بنا به عوامل متعددی از جمله میزان دوز مصرفی دارو، لازم است به مدت ۲ تا ۳ روز در بیمارستان بستری شوند. پس از مصرف، به بیماران توصیه میشود که مایعات زیادی بنوشند تا بقایای داروی I-131 سریعتر از بدن خارج شود. پس از چند روز، بیشتر تشعشعات ید رادیواکتیو از بین میروند.
در مورد راههای جلوگیری از قرار گرفتن افراد دیگر به خصوص کودکان در معرض اشعه، که ممکن است در طول درمان و روزهای بعد از آن در اطراف شما باشند، با پزشک خود مشورت کنید.
پرتودرمانی خارجی
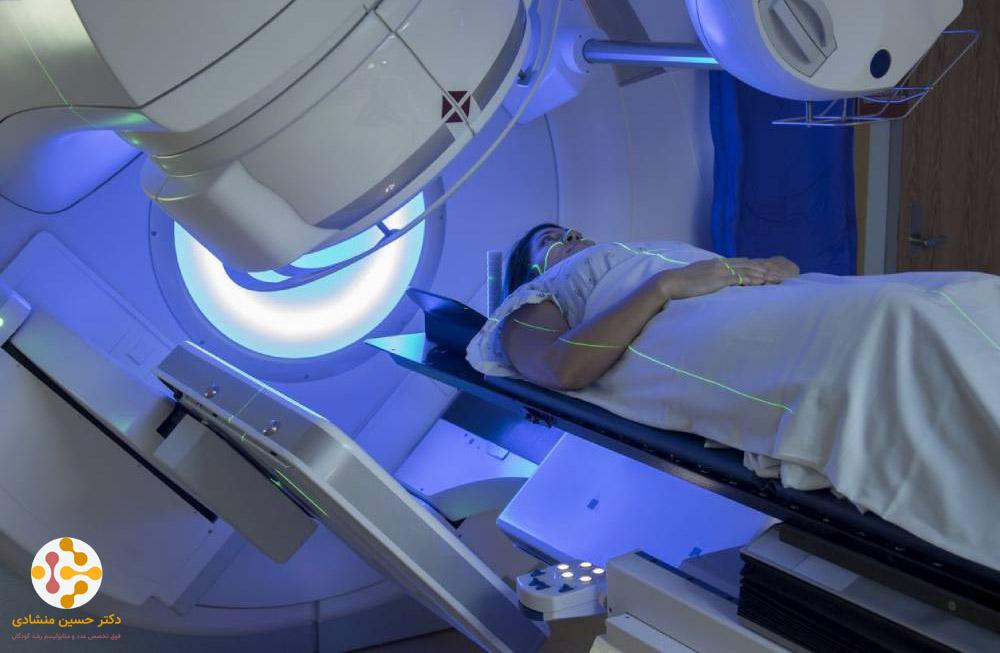
پرتودرمانی خارجی نوع دیگری از پرتودرمانی است که در آن از اشعه ایکس با انرژی بالا، بوسیله دستگاهی خارج از بدن، برای از بین بردن سلولهای سرطانی استفاده میشود. به پزشکی که در پرتودرمانی خارجی تخصص دارد، انکولوژیست پرتویی گفته میشود. یک برنامه پرتودرمانی خارجی معمولاً شامل تعداد معینی جلسات درمانی است که در یک دوره زمانی انجام میشود. برای درمان سرطان تیروئید، پرتودرمانی معمولاً به صورت درمان سرپایی، در بیمارستان یا کلینیک، به مدت ۵ روز در هفته برای حدود ۵ تا ۶ هفته انجام میشود.
پرتودرمانی خارجی، تنها در شرایطی که سرطان تیروئید در مراحل بعدی خود به نواحی حیاتی گردن مانند نای، حنجره و یا مری گسترش یافته باشد مورد استفاده قرار میگیرد. پرتودرمانی معمولاً بعد از جراحی انجام شده و درمان روی یک ناحیه خاص متمرکز میشود و فقط سلولهای سرطانی را در آن محل تحت تأثیر قرار میدهد. پرتودرمانی برای مدیریت سرطان تیروئید در بیماران جوان مورد استفاده قرار نمیگیرد.
شیمی درمانی
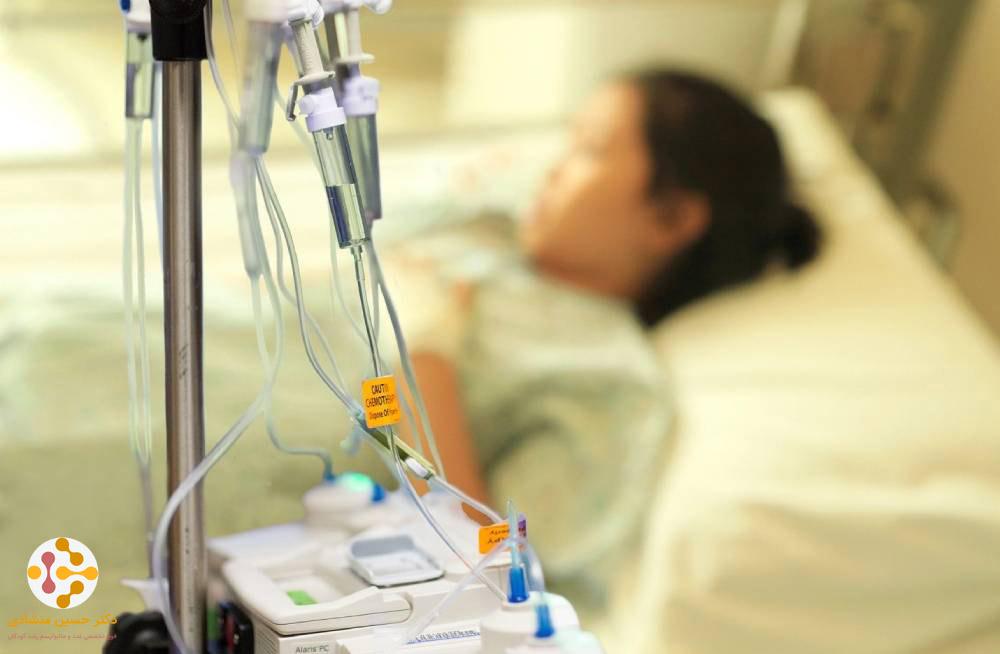
روش شیمی درمانی، شامل استفاده از داروهای خاص برای از بین بردن سلولهای سرطانی است؛ این روش برای جلوگیری از رشد، تقسیم و تولید سلولهای سرطانی انجام میشود. برنامه شیمی درمانی، معمولاً شامل تعداد مشخصی جلسات درمانی در یک دوره زمانی معین است. بیمار ممکن است هر بار فقط یک دارو را دریافت کند و یا ترکیبی از داروهای مختلف را به طور همزمان دریافت نماید.
پزشکان معمولا از شیمی درمانی برای درمان سرطان تیروئید استفاده نمیکنند. اما ممکن است از این درمان برای سرطان تیروئید آناپلاستیک که خیلی سریع رشد میکند، استفاده نمایند.
درمان هدفمند
درمان هدفمند درمانی است که ژنها، پروتئینها و یا محیط بافتی سرطان را که باعث رشد و بقای سلولهای سرطانی میشوند را هدف قرار میدهد. این نوع درمان روند رشد و گسترش سلولهای سرطانی را مسدود کرده و آسیب رسیدن به سلولهای طبیعی را محدود میکند.
برای پیدا کردن موثرترین روش درمانی، پزشک ممکن است آزمایشهایی را برای شناسایی ژنها، پروتئینها و سایر عوامل در تومور بیمار انجام دهد، زیرا همه تومورها خصوصیات یکسانی ندارند. این آزمایشات به پزشکان کمک میکند تا هر بیمار را با موثرترین درمان تحت معالجه قرار دهند.
درمانهای تسکینی

ابتلا به سرطان تیروئید و درمان کردن آن، باعث بروز علائم و عوارض جسمی و همچنین عوارض عاطفی، تاثیرات اجتماعی و مالی میشود. روشهای مدیریت همه این موارد، درمانهای تسکینی و حمایتی نامیده میشود. درمانهای تسکینی، بخش مهمی از درمان بیماران است که همراه با روشهایی برای کند کردن، متوقف کردن و یا از بین بردن سلولهای سرطانی طراحی شده است.
درمانهای تسکینی و حمایتی بر روی بهتر کردن احساس بیمار در طول درمان، همراه با مدیریت علائم و حمایت از بیماران و خانوادههای آنها و رسیدگی به سایر نیازهای غیرپزشکی بیمار تمرکز دارد. تمام بیماران، صرف نظر از سن یا نوع و مرحله سرطان خود، میتوانند این نوع مراقبتها را دریافت کنند. این درمانها معمولا زمانی بهترین نتیجه را میدهند که بلافاصله پس از تشخیص سرطان آغاز شوند. افرادی که درمانهای تسکینی و حمایتی را همراه با درمان سرطان دریافت میکنند، علائم بیماری در آنها شدت کمتری دارند، کیفیت زندگی بهتری داشته و رضایت بیشتری از درمان خود خواهند داشت.
درمانهای تسکینی بسیار متفاوت هستند و اغلب شامل مصرف دارو، تغییر در رژیم غذایی، تکنیکهای آرامسازی، حمایت عاطفی و معنوی و سایر درمانها میشوند. بیمار همچنین برای برطرف کردن علائم شیمی درمانی، پرتودرمانی و جراحی سرطان تیروئید نیز میتواند، درمانهای تسکینی دریافت کند.
سیر بهبود و درمان سرطان تیروئید
سیر درمان و احتمال بهبودی سرطان تیروئید همواره بسیار امیدوارکننده بوده است. در تمامی تحقیقات انجام شده،نرخ بهبود و امید به زندگی مبتلایان بالای ۹۵% بوده است. (منبع ۱ و منبع ۲) بنابراین در گام اول آرامش خود را حفظ نموده و درمان خود را مطابق برنامه تدوین شده توسط پزشک خود آغاز نمایید. حتی در مواردی که سرطان تیروئید به غدد لنفاوی نیز متاستاز میدهد، بیمار با پرتودرمانی و جراحی دوباره به وضعیت عادی باز خواهدگشت.
لازم به ذکر است که احتمال بهبودی به نوع سرطان تیروئید، استیج تشخیص سرطان، متاستاز و سن و شرایط بیمار بستگی دارد. برای مثال، نرخ بهبودی برای سرطان تیروئید پاپیلاری و فولیکولار از بقیه سرطانها بالاتر است و هرچه سن بیمار کمتر باشد، بهبودی سریعتر رخ خواهد داد.
در برخی موارد، اگر درمان به طور کامل انجام نشده باشد و یا متاستاز رخ دهد، ممکن است بعد از مدتی سرطان دوباره عود کند، البته با توجه به نرخ بالای بهبودی و درمان بیماران مبتلا، درصد عود نیز به نسبت کم خواهد بود.
بیماران مبتلا به سرطان تیروئید چه عوارضی را تجربه میکنند؟

بیماران مبتلا به تیروئید ممکن است در فرایند درمان تحت تاثیر برخی عوارض روشهای درمانی قرار بگیرند و یا بر اثر درمان نکردن به موقع با برخی عوارض مواجه شوند.
عود دوباره سرطان
حتی اگر درمان شما به طور کامل انجام شده و موفقیتآمیز هم بوده باشد، باز نیز احتمال بازگشت دوباره سرطان وجود خواهد داشت. از اینرو بهتر است تا به طور مرتب حداقل هر ۶ ماه یکبار با پزشک خود دیدار داشته باشید و شرایط خود را بررسی نمایید. با ورزش کردن، استفاده از داروهای تجویزی، سیگار نکشیدن و پیگیری یک سبک زندگی سالم، میتوانید احتمال بروز هرگونه سرطان تیروئید را کاهش دهید.
متاستاز
در مراحل پایانی سرطان تیروئید، ممکن است متاستاز به نقاط مختلف بدن مثل ریه، دستگاه لنفی، استخوان و … رخ دهد که این مورد درمان را با اخلال مواجه خواهد کرد. همچنین با درگیر شدن رگهای لنفی، لنف ادم و تورم نیز به وجود خواهد آمد. پزشک ممکن است هنگام جراحی تیروئیدکتومی بخشی از رگها و غدد لنفی را نیز همراه با تیروئید خارج کند. در مجموع متاستاز سرطان تیروئید به ندرت رخ میدهد و با بررسی به موقع قابل مدیریت خواهد بود. (منبع)
ناباروری
در افرادی که از ید رادیواکتیو برای درمان خود استفاده نمودند خطر ناباروری وجود دارد. به طورکلی، پزشک به شما توصیه خواهد کرد تا حین درمان تصمیمی برای بارداری نگیرید. بعد از درمان کامل با آزمایشهای و بررسیهای تکمیلی میتوایند برای باروری اقدام کنید.
تغییرات صدا
به علت نزدیک بودن غده تیروئید به حنجره هنگام درمان به اعصاب آن آسیب وارد خواهد شد، یکی از اصلیترین عوارض درمانهای سرطان مخصوصا جراحی، تغییرات صدا و خشن شدن آن است. البته در اغلب موارد این تغییرات صدا موقتی خواهد بود و به مرور بهبود مییابد.
اختلال در بلع
این عارضه نیز به دلیل نزدیکی غده تیروئید با مری و آزرده شدن آن هنگام عمل رخ میدهد. به دلیل گستردگی محل برش ممکن است بیمار تا مدتی برای بلعیدن غذا دچار مشکل باشد.
هیپوپاراتیروئیدیسم
یکی از اختلالات شایع در درمان سرطان تیروئید است که به دلیل برداشته شدن غدد پاراتیروئید رخ میدهد و تا پایان عمر با بیمار باقی خواهند ماند. بر اثر جراحی یا درمانهای رادیوتراپی به این غدد آسیب خواهد رسید و برای جبران آن بیمار بایستی تا پایان عمر مکملهای کلسیم و ویتامین D مصرف نماید.
کمکاری تیروئید
در درمانهای رادیوتراپی و ید رادیواکتیو و هورمون درمانی، بیمار دچار کمکاری یا عدم تعادل هورمونهای تیروئیدی خواهد شد. این مورد با مراجعه به پزشک و تنظیم داروها قابل پیشگیری و مدیریت است.
سروما و هماتوم
خونریزی و جمعشدن مایع لنفی یکی از عوارض شایع ناشی از جراحی تیروئیدکتومی میباشد که در بیماران بروز مییابد. در موارد خفیف این تورم و هماتوم به مرور از بین میرود اما در موارد شدیدتر نیاز به تخلیه مایع خواهد بود.
خستگی و ضعف
یکی از اصلیترین عوارض انواع سرطانها، خستگی، ضعف و بیحالی ناشی از درمانهای رادیوتراپی و شیمی درمانی است. این موارد با مداخله متخصصین طب فیزیکی و توانبخشی قابل درمان و مدیریت خواهد بود. ورزش و فیزیوتراپی از اصلیترین روشهای درمان این عوارض هستند.
روشهای پیشگیری از ابتلا به سرطان تیروئید

مانند همه انواع سرطانها، غربالگری، تشخیص زودهنگام و پیشگیری از ابتلا به سرطان اهمیت زیادی دارد. برای جلوگیری از ابتلا به سرطان تیروئید، کاهش عوامل خطر ابتلا به سرطان تیروئید و تشخیص زود هنگام سرطان بسیار مفید است.
- جلوگیری از قرار گرفتن در معرض تابش: ممکن است در محل کار خود در معرض تابش تشعشعات مضر قرار بگیرید. بسیاری از افراد در زمینه پزشکی و یا مشاغل دیگر، با مواد و دستگاههای تابش زا و مواد رادیواکتیو کار میکنند. لازم است در هنگام قرارگرفتن در معرض تابش تشعشعات، از محافظ تیروئید استفاده نمایید، قرار گرفتن در معرض این تابشها را به حداقل برسانید و میزان نوردهی این دستگاهها را کنترل کنید.
- بررسی سوابق بیماری در خانواده و نظارت بر وضعیت خود: وجود سابقه خانوادگی سرطان تیروئید در یکی از اعضای نزدیک خانواده (والدین، پدربزرگ و مادربزرگ، خواهر و برادر یا فرزند) خطر ابتلا به سرطان تیروئید را در فرد افزایش میدهد. حتی اگر هیچ بیماری ژنتیکی، سندرم یا جهش مشخصی وجود نداشته باشد که باعث سرطان تیروئید شود، بازهم ممکن است به این بیماری مبتلا شوید.
- خود آزمایی: برای خودآزمایی در جهت تشخیص سرطان تیروئید، انگشتان خود را در وسط گردن در جایی است که تیروئید قرار دارد، حرکت دهید. شما همچنین میتوانید انگشتان خود را در دو طرف گردن به سمت بالا، پایین و اطراف عضلات اطراف گردن، حرکت دهید. غدد لنفاوی که ممکن است محل وجود سرطان تیروئید باشند، از زیر گوش تا استخوان یقه در هر دو طرف گردن قرار دارند. بنابراین، باید تمام جلو و هر دو طرف گردن خود را در حین بررسی برای تشخیص سرطان تیروئید لمس کنید.
- رژیم غذایی و سبک زندگی سالمی را رعایت نمایید: کنترل سلامتی بدن و سبک زندگی که رعایت میکنید برای پیشگیری از سرطان تیروئید بسیار مهم است. عوامل مهم و قابل اصلاح در جهت پیشگیری از سرطان تیروئید، رعایت رژیم غذایی سالم، ورزش و ترک سیگار است. همانطور که همه میدانیم، سیگار کشیدن، احتمال ابتلا به بسیاری از بیماریها و سرطانهای مزمن، از جمله سرطان تیروئید را افزایش میدهد. همچنین چاقی، با بسیاری از بیماریهای مزمن و افزایش خطر ابتلا به سرطانهای مختلف در ارتباط است. رعایت یک رژیم غذایی کامل و متعادل که سرشار از میوهها، سبزیجات، غلات کامل و فیبر، پروتئین با منبع خوب و آنتی اکسیدانها باشد، عالی است.
هزینههای درمان سرطان تیروئید
هزینههای درمان سرطان همواره یکی از چالشهای اصلی بیماران مبتلا به مشکلات تیروئیدی بوده است. گام اصلی و اول درمان سرطان تیروئید، جراحی تیروئید است که در بیشتر موارد این مورد توسط بیمه پوشش داده میشود اما بخش بعدی پرتودرمانی و شیمیدرمانی است که در برخی موارد پوشش کامل بیمهای ندارند و ممکن است برای بیماران و خانوادههایشان چالش برانگیز باشد. بیمارستانهای دولتی تعرفههای ارزانتر برای بستری دارند و اغلب داروها با پوشش بیمه عرضه میگردند لذا هزینههای درمان در این بیمارستانها ارزانتر خواهد بود.
در مجموع هزینههای درمان سرطان تیروئید با توجه به سیر درمان ساده و مشخص از سرطانهای دیگر کمتر است زیرا بیشتر بیماران به دورههای طولانی پرتودرمانی و شیمیدرمانی نیاز نخواهند داشت. در برخی موارد سازمانهای خیریه و بهزیستی هزینههای درمان بیماران کمبضاعت را بر عهده میگیرند و آنان را در فرایند درمان همراهی خواهند نمود.
سوالات متداول
آیا ممکن است سرطان تیروئید باعث مرگ بیمار شود؟
درصد مرگ و میر بر اثر سرطان تیروئید بسیار ناچیز است و در بیشتر موارد سرطان بعد از جراحی و رادیوتراپی کنترل خواهد شد و برای همیشه از بین خواهد رفت. بنابراین نمیتوان سرطان تیروئید را در زمره سرطانهای خطرناک دستهبندی نمود.
درمان قطعی سرطان تیروئید چیست؟
شاید بتوان جراحی تیروئید را مناسبترین درمان دانست اما در برخی موارد به چند مورد از روشهای درمانی برای مداوای قطعی و کامل تیروئید نیاز خواهد بود.
آیا سرطان تیروئید به شیمی درمانی نیاز دارد؟
برای پاسخ به این سوال حتما باید شرایط شما توسط پزشک متخصص بررسی شود اما در اغلب موارد سرطان تیروئید با جراحی و پرتودرمانی ، مداوا میشود.
آیا سرطان تیروئید خوشخیم است؟
بله در اغلب موارد سرطان تیروئید خوشخیم بوده و درمان میشود
آیا سرطان تیروئید ارثی است؟
سرطان تیروئید ارثی نیست اما وجود ژن معیوب و جهشهای ژنتیکی میتواند احتمال ابتلا به سرطان را افزایش دهد.
آیا میتوان بدون تیروئید زندگی کرد؟
بله شما با دریافت داروهای تیروئیدی میتوانید بدون تیروئید زندگی کنید.
چقدر زمان خواهد برد تا سرطان تیروئید کاملا بهبود یابد؟
بعد از جراحی شما بعد از دو هفته میتوانید به زندگی عادی بازگردید اما اگر نیاز به پرتودرمانی باشد، ممکن است تا درمان کامل چند ماه زمان ببرد.
بعد از جراحی تیروئید چه دارویی باید مصرف نمایم؟
داروهای حاوی هورمونهیا تیروئیدی که معروفترین آن لووتیروکسین است.
آیا سرطان تیروئید دردناک است؟
شایعترین علامت سرطان تیروئید وجود یک توده یا تورم بدون درد، در ناحیه گردن است. علائم دیگر سرطان تیروئید فقط بعد از رسیدن بیماری به مرحله پیشرفته ظاهر میشوند
آیا سرطان تیروئید در آزمایش خون خود را نشان میدهد؟
اگرچه با آزمایش خون نمیتوان سرطان تیروئید را تشخیص داد، اما میتوان سطح T3، T4 و هورمون محرک تیروئید (TSH) را بررسی نمود. به طور کلی حتی اگر سرطان تیروئید وجود داشته باشد، غده تیروئید عملکرد طبیعی خود را انجام میدهد و تولید هورمون تحت تأثیر قرار نخواهد گرفت.
آیا وجود توده روی گلوی من نشانه سرطان تیروئید است؟
اگر تودهای را روی گردن خود حس کردید باید به پزشک مراجعه کنید. ندولها و تورمهای خوش خیم تیروئید بسیار شایع هستند، اما بررسی هر توده یا تورم جدید لازم است.
کدام سرطان تیروئید در کودکان شایع است؟
کارسینوم پاپیلاری تیروئید شایع ترین نوع سرطان تیروئید در کودکان است که اغلب نوجوانان به آن مبتلا میشوند.
مدت زمان پیگیری بعد از تشخیص سرطان تیروئید چقدر است؟
جلسات درمانی شما ممکن است ابتدا هر چند ماه یکبار و سپس هر شش ماه و یا هر سال باشد. اگر سرطان تیروئید آناپلاستیک داشته باشید، ممکن است لازم باشد که دفعات بیشتری به پزشک مراجعه کنید، مثلا هر ۲ ماه یکبار. البته به مرور زمان، تعداد قرار ملاقاتهای شما با پزشک کمتر میشود.